Naast lopend en eerder aangekondigd onderzoek naar medicijnen om myotone dystrofie te behandelen, zijn er nieuwe onderzoeksplannen. Tijdens de bijeenkomst voor MD’ers en hun naasten die Stichting MD Nederland op 1 februari organiseerde, gaf arts-onderzoeker Joost Kools een update.

Bij het MD Expertisecentrum in Nijmegen en Maastricht behandelen Joost Kools en collega’s momenteel enkele MD’ers met het experimentele middel Dyne-101. Dit is onderdeel van een groter onderzoek: ook elders ter wereld krijgen mensen met myotone dystrofie dit middel. Kools: ‘Daaruit lijkt op dit moment naar voren te komen dat het middel beter werkt dan een placebo, een nep-medicijn. Opvallend is dat behalve spierkracht en myotonie ook problemen met slaperigheid, denkvermogen en pijn wat lijken af te nemen.’
Effect op darmproblemen
Het effect op darmproblemen en stoelgang, voor veel MD’ers eigenlijk een van de grootste problemen, is niet erg duidelijk. ‘Volgens de vragenlijsten die deelnemers invullen, lijkt dat iets beter te gaan. Maar we hebben geen goede, objectieve maat om dit te testen.’ Als enige bijwerking is sprake van een mogelijke maar niet ernstige daling van het bloedplaatjesgehalte in het bloed.
Geen genezing, levenslang toedienen is nodig
Alle middelen die nu in vergevorderd onderzoeksstadium zijn, kunnen MD niet genezen. Ze moeten levenslang elke paar weken worden toegediend en dat gaat tot nu toe per infuus. De hoop is dat de middelen verdere achteruitgang kunnen stoppen of remmen en mogelijk ook de schade in het lichaam enigszins ongedaan kunnen maken.
Er komt meer onderzoek naar Dyne-101
Kools had nieuws: ‘Het Dyne-onderzoek breidt uit. Wereldwijd mogen er dertig tot veertig extra patiënten meedoen.’ In Nederland zijn dat waarschijnlijk vijf MD’ers, die naar verwachting in mei van dit jaar kunnen starten.
Ook kondigde Kools een vervolgstudie naar het middel aan, waaraan komend najaar opnieuw enkele patiënten kunnen instromen. Hij hield wel een slag om de arm. ‘Bij dit soort onderzoek hebben fabrikanten te maken met heel veel eisen, contracten die getekend moeten worden en toestemming van allerlei instanties.’
Er komt nogal eens vertraging voor
Dat al die afstemming soms vertraging oplevert, heeft de MD-gemeenschap de afgelopen tijd gemerkt. Meer dan zeventig MD’ers meldden zich rond kerst aan voor onderzoek naar het middel Del-desiran. Toen Kools en collega’s begin januari zeven patiënten hadden benaderd, kregen ze van de fabrikant te horen dat ze moesten wachten met verder uitnodigingen. Er was te weinig medicijn beschikbaar! Dat kan dus blijkbaar ook nog. Kools hoopt binnen enkele maanden nog wat mensen te kunnen uitnodigen.
Bijvoorbeeld bij Vertex
Het experimentele medicijn Vertex illustreert de vele vertraging die medicijnonderzoek vaak oploopt. ‘Dit onderzoek heeft al heel veel vertraging opgelopen. We hopen nu in maart, alleen in Maastricht, met maximaal vijf deelnemers te starten voor een periode van 24 weken.’ Dit medicijn moet net als de andere experimentele MD-medicijnen elke zes tot acht weken per infuus worden toegediend. Vertex is nog niet zo ver in de ontwikkeling als de andere twee medicijnen. Dat wil zeggen dat er nog wat minder duidelijk is over het effect van het medicijn en ook dat de optimale dosis nog bepaald moet worden.
Niet alle uitgenodigde patiënten kunnen meedoen
Van de zeven MD’ers die nu al zijn uitgenodigd voor het komende onderzoek naar Del-Desiran, mogen er drie sowieso meedoen. Kools: ‘Bijna de helft van de patiënten die we uitnodigen voor dit soort onderzoek, blijkt toch niet mee te mogen doen. Vaak zijn ze te “goed”, dan is er bijvoorbeeld te weinig myotonie. Dan kan het medicijn eigenlijk geen meetbare effecten opleveren. Ook de lever- en nierfunctie, die bij MD-patiënten nog weleens fluctueert, moet goed genoeg zijn, anders is deelname niet veilig.’ Hartproblemen kunnen ook een reden zijn waarom iemand niet mag deelnemen, al komt dat minder voor. ‘De huidige onderzoeken staan steeds vaker een pacemaker toe.’
Ook tijdens deelname kun je nog uitvallen
Als je dan door de screening heen bent gekomen, kunnen er tijdens het onderzoek ook nog dingen gebeuren zijn waardoor een deelnemer een dosering niet kan krijgen. Dat gebeurde bijna bij Onno. Hij doet mee aan het nu lopende Dyne-onderzoek en vertelde daarover in dit interview. Op deze MD-bijeenkomst gaat hij op het podium in gesprek met Joost Kools. ‘Mijn nierfunctie daalde tijdens het onderzoek, waardoor de fabrikant de volgende dosering wilde uitstellen.’ Kools: ‘Uiteindelijk bleek het mee te vallen, Onno’s nierfunctie stabiliseerde en in overleg met de fabrikant mocht Onno toch blijven meedoen.’
Waarom patiënten graag willen meedoen
Dat er nu zo’n zeventig patiënten in spanning zitten of ze mogen meedoen aan onderzoek naar een vergevorderd MD-middel, is niet zomaar. Natuurlijk willen ze graag bijdragen aan een medicijn voor hun progressieve, erfelijke en vaak dodelijke ziekte. En ze hopen iets te merken van de werking van het middel. Maar meedoen aan zo’n onderzoek is wel een investering. Je moet elke acht weken naar het ziekenhuis komen voor toediening via een infuus en allerlei tests doen. Bij sommige onderzoeken bestaat de kans dat je (eerst een hele tijd) een nepmedicijn krijgt (een placebo), zonder dat je dat zeker weet.
Meestal mag een proefpersoon het medicijn levenslang blijven gebruiken
Iemand uit de zaal vraagt aan Kools: ‘Stel dat je meedoet aan zo’n onderzoek, mag je het medicijn dan na het onderzoek blijven gebruiken?’ Kools: ‘Over het algemeen wel. Ik kan het niet beloven, want de fabrikant bepaalt het uiteindelijk. Maar als een experimenteel medicijn lijkt te werken, zijn er ethische regels die voorschrijven dat je dat niet mag stoppen met toedienen.’ Soms blijf je als gebruiker daarbij ook onder controle. Dan worden er periodiek allerlei metingen en tests gedaan, omdat het effect van jouw blijvende gebruikt te volgen.
Het blijvend mogen gebruiken van een experimenteel medicijn kan een interessant voordeel zijn voor een individuele patiënt. De medicijnen die nu worden onderzocht, worden volgens Kools pas op zijn vroegst in 2030 beschikbaar voor álle patiënten. Als proefpersoon kun je die lage wachttijd omzeilen.
Hoe de onderzoekers proefpersonen selecteren
Kools zei eerder dat het onderzoeksteam alle aanmelders voor het MD-medicijnonderzoek een eerlijke kans wilde geven door onder hen te loten wie er mag meedoen. Daar is hij in overleg met collega’s van teruggekomen. ‘We hebben voor het onderzoek een spreiding nodig in bijvoorbeeld leeftijd en ook in ernst van de aandoening. Ook moeten we zo zeker mogelijk weten dat iemand die aan het onderzoek begint, het ook afmaakt. Vooral bij jongeren is dat een punt: zij moeten mensen om zich heen hebben die kunnen zorgen dat ze naar alle afspraken kunnen komen.’
Als Kools en zijn collega’s nu en zo breed mogelijke populatie selecteren, is de kans groter dat er straks een medicijn voor zoveel mogelijke patiënten beschikbaar komt, benadrukt de arts-onderzoeker. ‘We begrijpen dat we hiermee veel patiënten die willen deelnemen teleurstellen. Maar onze voornaamste verantwoordelijkheid is dat we de onderzoeken goed uitvoeren, zodat nieuwe medicijnen zo snel mogelijk beschikbaar komen.’
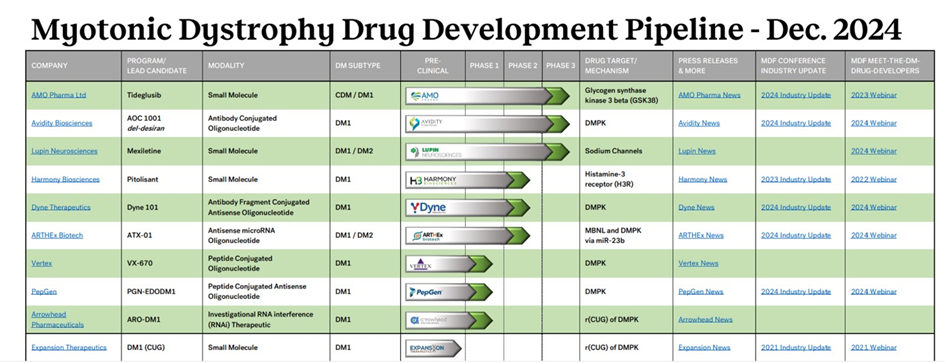
Overzicht van MD-medicijnen die momenteel worden getest. Vanaf fase 2 (phase 2 in de tabel) gebeurt dat met MD’ers, vaak niet in Nederland.
In mijn familie komt de ziekte myotone dystrofie (MD) type 1 voor, ook wel de ziekte van Steinert genoemd. Ik schrijf artikelen over MD om de ontwikkelingen te volgen en te delen met MD’ers en hun naasten. Al mijn MD-artikelen staan op mijn webpagina MD-dossier.